许樟荣,战略支援部队特色医学中心(原306医院),全军糖尿病诊治中心
医研部医学科普中心 编辑
专家简介:许樟荣,战略支援部队特色医学中心全军糖尿病诊治中心主任,主任医师,教授,博士生导师,国家卫生部慢病预防与控制专家委员会委员,国家心血管病专家委员会委员,国家公共卫生服务专家组成员,中华医学会糖尿病学分会糖尿病足与周围血管病学组顾问,亚洲糖尿病学会监事,糖友联合诊所主任,首席专家。国家健康科普专家库首批专家。
1.口服降糖药的种类及其特点
我国糖尿病人群中,2型糖尿病患者占绝大多数(93.7%)。口服降糖药是这类患者药物治疗的首选。安全、有效、经济合理地选择口服降糖药非常重要。我国常用的口服降糖药包括了磺脲类、格列奈类、双胍类、α-葡萄糖苷酶抑制剂、格列酮类胰岛素增敏剂、格列汀类降糖药(DPP-4抑制剂)和钠-葡萄糖协同转运蛋白抑制剂(SGLT2抑制剂)等7大类药物。此外,还有胰岛素和GLP-1受体激动剂注射剂。本文介绍2型糖尿病患者如何选择口服降糖药。

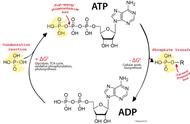
二甲双胍的作用机制是减少肝脏葡萄糖的输出;促进外周葡萄糖利用,尤其是在肌肉组织;抑制食欲;降低血浆游离脂肪酸和增加脂肪氧化;减轻胰岛素抵抗,改善胰岛素敏感性;不刺激胰岛素分泌;单用该药不会引起低血糖;可减轻体重。二甲双胍为国内外公认的2型糖尿病患者控制高血糖的一线用药,尤其适合肥胖或超重的合并多种心血管危险因素(高血压、血脂异常、脂肪肝等)的患者,可使HbA1c下降1%~2%;可单用或联合其他药物(几乎可以与所有的其他降糖药合用)。1型糖尿病患者在胰岛素应用的基础上,如血糖波动较大,加用二甲双胍有利于稳定病情。研究表明,二甲双胍可预防或延缓糖耐量受损(IGT)向糖尿病转化。
二甲双胍治疗的禁忌证:肾功能下降,血肌酐≥130 umol或者肌酐清除率<45 ml/min;需要药物治疗的充血性心力衰竭和其他严重心肺疾患;年龄≥80岁,除非肌酐清除率显示其肾功能还允许使用;肝脏疾患;长期酗酒者;脓毒血症或其他组织灌注下降的急性疾病;静脉注射造影剂期间;维生素B12、叶酸缺乏未纠正者。
二甲双胍常见的不良反应是胃肠道症状,呈剂量依赖性并为一过性,表现为感觉有金属味、厌食、恶心、腹痛、腹泻;严重的不良反应是乳酸性酸中毒,出现乳酸酸中毒的几乎均是肾功能受损或者肾功能受损疾病的患者。其他还有维生素B12吸收不良,但极少引起贫血。
二甲双胍用法:该药半衰期短;每日2~3次随餐服药,可以使胃肠道反应降到最小。肠溶片可餐前服用;每日剂量范围约500~2000 mg,最大剂量2550 mg。
磺脲类降糖药适用于无急性并发症的、通过饮食、运动控制不佳的2型糖尿病患者。老年患者或以餐后血糖升高为主,宜选用短效类;轻-中度肾功能不全患者可选用格列喹酮;病程较长、空腹血糖较高的2型糖尿病患者可选用中-长效类药物。尚无证据表明磺脲类药物促进β细胞生长或者加速β细胞衰竭。
磺脲类的禁忌证:1型糖尿病患者;急性严重感染、手术、创伤或糖尿病急性并发症者;严重的肝、脑、心、肾、眼等并发症者。磺脲类的不良反应中低血糖最常见,这与剂量过大、饮食不配合、使用长效制剂或同时应用增强磺脲类降糖作用的药物等有关,尤其多见于肝、肾功能不全和老年患者。另一副作用是体重增加,但一般不严重。其他不良反应如恶心、呕吐、胆汁淤积性黄疸、肝功能异常、白细胞减少、粒细胞缺乏、贫血、血小板减少、皮疹等,甚为少见。
磺脲类用法一般是餐前服药效果更好一些。缓释制剂则通常在早餐时服用。从小剂量开始,根据血糖,逐渐增加剂量。
格列苯脲是第二代磺脲类的第一个品种,降糖作用强,半衰期较长,严重和致死性低血糖发生率明显高于其他磺脲类药物;一旦发生低血糖,在低血糖纠正后还需要密切观察1~2天。从小剂量开始,每日1~ 2次,每天1.25~15 mg,按需要缓慢调整剂量。
格列吡嗪是短效制剂,吸收迅速、生物利用完全,由于代谢和清除较快,因此低血糖发生率较低。每日2~3次,每天2.5~25 mg,应在餐前给药,摄食对其吸收有轻度延迟。格列吡嗪控释片的降糖作用与速效格列吡嗪相似,但低血糖发生率低,每日一次,剂量为5~20 mg,可使全天血药浓度维持在一个较稳定的水平;整片吞服,不能嚼碎、分开和碾碎。
格列齐特是中长效制剂,服药后11和14小时之间达到最大血药浓度,半衰期20小时,每日2次,每日剂量范围约80~320 mg。格列齐特缓释片是长效制剂,首次剂量30 mg。格列齐特缓释片30mg≈格列齐特80 mg,半衰期12~20小时,有效血药浓度维持24小时。低血糖发生率低,每日一次,每日剂量范围30~120 mg。
格列喹酮是短效制剂,95%经肝脏代谢,5%经肾脏排出,对轻中度肾功能损害患者可考虑应用,严重肾功能不全禁用。每日1~3次,每日剂量范围15~120 mg,最大剂量不超过180 mg。由于该药低血糖发生率低和可用于轻中度肾功能下降者,尤其适合老年患者。
格列美脲是长效降糖药,与格列本脲的降糖效果相当,口服后2~3小时内达到最大降糖作用,降糖作用在24小时仍然存在。低血糖发生率低于格列本脲。每日一次给药,剂量范围1~8 mg。推荐起始剂量每日1mg,平均维持剂量每日1~4 mg,整片吞服。
消渴丸是中成药,成分:中药 优降糖,10粒中含有优降糖2.5 mg,每日剂量最大为30粒,有较强的降糖作用,注意事项同。
磺脲类药物失效分为原发性失效和继发性失效。原发性失效指的是大约10%的糖尿病患者在开始使用磺脲类药物治疗时,高血糖不能控制即无效。磺脲类药物继发性失效的定义是有些患者在初始治疗时反应良好,但经过数月或数年后疗效减弱或消失。每年发生率5%~10%,原因是β细胞功能逐渐恶化和外周组织对胰岛素抵抗不能缓解。联合用药可以减少继发性失效的发生率,如和双胍类药物、噻唑烷二酮类、胰岛素合用。
非磺脲类促泌剂-格列奈类的作用机制与磺脲类药物一样均通过关闭K -ATP通道起作用,不同之处为与β细胞结合的部位不同。格列奈类作用特点是口服吸收快,作用快,作用时间短,餐前口服可改善早期相胰岛素分泌,产生类似生理胰岛素的分泌模式,具有较好地降低餐后血糖及糖化血红蛋白的作用。
临床适应证及用法同磺脲类,主要用于通过饮食、运动控制不佳的2型糖尿病。本药可以单独使用,与二甲双胍合用对控制血糖具有协同作用,还可与罗格列酮、胰岛素联合使用(磺脲类除外)。用药原则是餐前即刻服用,进餐服药,不进餐不服药。低血糖的发生频率和程度较磺脲类药物轻。禁忌症:1型糖尿病患者;急性严重感染、手术、创伤或糖尿病急性并发症者。
瑞格列奈口服后迅速吸收,30分钟内起效,1小时达峰值,半衰期1小时左右,4~6小时后作用基本消失,降糖效果与磺脲类相当,低血糖少,主要通过肝脏代谢,形成无降糖作用的产物由胆汁排出,老年及肾功能不全患者可以安全使用,每日三次,餐前即刻服用,每天剂量范围约1~16 mg。
那格列奈口服吸收迅速,达峰时间平均为0.92小时,半衰期1.5小时,给药后2小时恢复基础水平,降糖效果弱于磺脲类及瑞格列奈。低血糖发生少。主要通过肾脏排泄,每日三次,餐前服药,进餐后服用,吸收率下降,每日剂量范围约120~360 mg。

α-葡萄糖苷酶抑制剂作用机制是抑制碳水化合物在小肠上部的吸收,降低餐后血糖;适用于以碳水化合物为主要食物成分和餐后血糖升高的患者。α-葡萄糖苷酶抑制剂适应证:2型糖尿病患者(尤其是餐后血糖高,而空腹血糖正常或不太高者);IGT;可单独用药或与其他降糖药物联合应用。
α-葡萄糖苷酶抑制剂禁忌证:有明显消化吸收障碍的慢性胃肠功能紊乱者(包括炎症、溃疡、消化不良、疝等);肝、肾功能损害者;妊娠期和哺乳期;对该药过敏反应者;18岁以下糖尿病患者慎用;严重贫血及有严重造血系统功能障碍者不能用;胃肠道反应,包括腹部不适、胀气、腹泻,这是由于过多的碳水化合物进入结肠后被发酵所致,服用初期明显,坚持服用或减量可减轻;个别病例出现胆汁淤积性黄疸。单独治疗不出现低血糖,联用磺脲类药物或其他胰岛素促泌剂、或胰岛素时可能会发生低血糖。低血糖的处理必须使用葡萄糖。
噻唑烷二酮类的作用机制是高选择性激活PPARγ(peroxisome proliferator-activated receptor γ, 过氧化物酶增殖体激活受体γ);增加肌肉胰岛素介导的葡萄糖摄取;增强皮下脂肪组织的脂肪合成,而对内脏脂肪组织的合成不起作用;增加外周组织对胰岛素的敏感性;增加肝脏的胰岛素敏感性。噻唑烷二酮类药物适用于2型糖尿病患者,尤其是对胰岛素抵抗者可以单独或和其他口服降糖药物合用;可以防止或延缓IGT进展为糖尿病。
噻唑烷二酮类(格列酮类药)药物可引起体重增加和水肿,这种副作用在与胰岛素联用时表现更加明显;其他副作用为加重充血性心衰、单用或与其它抗糖尿病药物合用可引起液体潴留;单用时不会低血糖:但与胰岛素或促胰岛素分泌剂联用时可增加发生低血糖的风险。用药前及使用过程中注意肝功能的监测。不宜用于1型糖尿病、孕妇、乳母,儿童;老年患者慎用。该类药可能增加女性骨折的风险。

格列汀类降糖药(DPP-4抑制剂)可以抑制α细胞分泌胰高血糖素的作用,是这类药物的特点之一,也是区别于其它类药物的一个特点,所以DPP-4抑制剂在1型糖尿病患者中也是可以应用。对β细胞衰竭的患者,DPP4抑制剂可以通过抑制α细胞分泌胰高血糖素起降糖作用。除了对α细胞有调节作用,DPP4抑制剂对β细胞也有调节作用,可以增加胰岛素的分泌。动物实验证实,DPP4抑制剂还能减少胰岛β细胞的凋亡。另外这类药物有调节血脂的作用,可以减轻肥胖者的体重,所以对胰岛素抵抗应该有比较好的作用。
DPP4抑制剂的适用人群较为广泛,无论中青年还是老年,无论是新发糖尿病患者还是合并多种并发症的病程较长的患者,都可以应用。DPP4抑制剂尤其适用用于合并多种心血管危险因素的2型糖尿病患者,即通常所说的代谢综合征患者,因为DPP4抑制剂具有降糖、减轻体重(至少不增加体重)、降低血压和调整血脂的作用。由于该类药物单独应用无低血糖反应,服用磺脲类降糖药容易出现低血糖的患者可以改用这类药物。该类药物可以较为安全地应用于肾功能不良的患者,如肾小球滤过率轻中度降低时,这类药物仍可以应用,有的需要减量使用,有的则可以正常剂量服用。DPP4抑制剂还有一个优势就是可以与多种口服降糖药合用,联合应用多种作用机制不同的降糖药物可以提高降糖效果和避免药物的副作用。DPP4抑制剂和GLP-1激动剂的发现和发展乃至于应用于临床,这是当代口服降糖药治疗糖尿病的重要进展,已经并将继续造福于广大的糖尿病患者。
钠葡萄糖2型转运体(SGLT2)是一类特异性分布在肾脏近曲小管S1段的葡萄糖转运体,其生理作用是促进葡萄糖在肾小球的重吸收,它转运肾脏重吸收葡萄糖的90%。钠-葡萄糖协同转运蛋白抑制剂(SGLT2抑制剂)是新一类口服降糖药物,通过特异性抑制滤过葡萄糖在肾小管的重吸收、增加尿中葡萄糖排泄,起到不依赖于胰岛素直接有效地降低血糖的作用。这类药物降低HbA1c幅度约为0.5%~1%,减轻体重1.5~3.5公斤,降低收缩压3~5 mmHg。这类药物一个优势是能降低糖尿病患者的主要心血管不良事件和肾脏事件发生率。对于糖尿病合并心血管危险因素或有过心血管事件率的患者,尤其是这些患者中不适合用二甲双胍的患者,这类药物是首选的降糖药物。对于糖尿病合并轻度或重度肾功能受损的患者,这类药物也可以应用或减量应用。这类药物可能改善还有脂肪肝的作用。对于已经采用胰岛素加口服降糖药治疗的2型糖尿病患者,加用这类药物后可以明显地减少胰岛素剂量,有利于体重控制。常见的不良反应是生殖泌尿系感染,少见的不良反应包括酮症酸中毒。目前在我国已经用于临床的有恩格列净、卡格列净和达格列净。

2.选择和调整口服降糖药的基本原则
据前些年的英国调查,单用饮食控制、格列本脲、氯磺丙脲、二甲双胍、胰岛素,HbA1c控制在7%以下的患者比率3年为25~53%,6年12~39%,9年9~28%。单一降糖药物治疗者的血糖控制率逐年减退。早期联合治疗对强化血糖控制、延缓胰岛细胞功能衰竭至关重要。联合治疗可增强降糖能力;优势互补,如同时兼顾空腹血糖及餐后血糖,纠正胰岛素分泌障碍和胰岛素抵抗等;减少单药加量的副反应,如低血糖;联用作用机制不同的药物还有助于延缓血管并发症的发生。目前我们拥有更多的不同种类的空腹降糖药物,这些药物作用机制不同,联合中小剂量的不同降糖药物有更好的降糖协同作用,且能避免以往大剂量单用某种药物的不良反应。所以,目前临床上所见的口服降糖药引起严重不良反应已经大为减少。在医生指导下,口服降糖药物的应用是安全有效的,患者不必有过多的顾虑。
在降糖治疗过程中需要贯彻个体化治疗的原则,根据患者体型、糖尿病病程、高血糖的程度和类型(空腹还是餐后高血糖)、是否合并其他代谢异常和并发症、对药物的反应、经济状况、预期寿命以及有否血糖监测条件等因素来选择合适的降糖药。
通常将二甲双胍作为2型糖尿病患者治疗的一线药物,因为该药安全有效且价格相对便宜。如果患者合并有高血压、血脂异常、肥胖等心血管危险因素且经济上能够接受,SGLT2抑制剂类降糖药和DPP4抑制剂是较好的选择。
如果患者空腹血糖正常而餐后高血糖,可选用α-葡萄糖苷酶抑制剂或格列奈类降糖药。选用α-葡萄糖苷酶抑制剂的优势是能够较好地控制餐后高血糖且不会发生低血糖,也不会增加体重,还有轻度地减轻体重的作用。格列奈类药物发生低血糖的概率要较磺脲类药物少,例如瑞格列奈作用起效快,有利于控制餐后血糖上升,同时作用消失得相对较快,引起低血糖也较为少见。反之如果仅仅空腹血糖高,则可选用二甲双胍或格列酮类药物,也可以选用磺脲类降糖药,长效的磺脲类药物更为合适。如果选用磺脲类降糖药,需要注意监测血糖,避免低血糖。当然,还可以睡前加用长效或超长效胰岛素。
磺脲类降糖药更适合体型消瘦或中等的血糖轻中度升高的患者,或与其他种类降糖药联合应用于单一降糖药控制高血糖效果不佳者。对于多数采用两种以上降糖药物而不能有效控制高血糖者,可以考虑胰岛素治疗或降糖药加用胰岛素治疗。
严重的高血糖或经过口服降糖药联合治疗不能控制高血糖的患者,应该接受胰岛素替代治疗。
胰高糖素样肽-1(GLP-1)受体激动剂通过激动GLP-1 受体而发挥降低血糖的作用。这类药物通过以下途径发挥降糖作用;葡萄糖浓度依赖性促胰岛素分泌;抑制餐后胰高血糖素的分泌,减少肝糖的释放;增强胰岛素的敏感性;减慢胃的排空;抑制食欲。这类药物单独应用通常不会引起低血糖。由于其具有良好的安全降糖、减轻体重、降低血压、调整血脂等多方面作用,且能单独或与其他降糖药联合使用。GLP-1受体激动剂的常见不良反应为胃肠道症状,如恶心、呕吐、饱胀感等,主要发生于初始治疗时,通常是开始注射后1~2周内。多数患者能够耐受,且随着治疗时间延长而副作用减轻乃至消失。这类药物已经在临床上得到较为广泛的应用。该类药物需要通过皮下注射给药,目前有短效、长效以及周制剂。