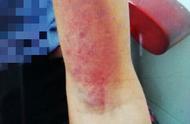
长时间高强度运动后,出现严重的肌肉疼痛、乏力,伴有尿色加深时应高度重视,及时就医,可能是横纹肌溶解引起的。本文详细介绍这一病症。
什么是横纹肌溶解综合征横纹肌溶解综合征(简称横纹肌溶解)是指各种原因导致横纹肌细胞破坏后,细胞内物质释放到细胞外液和血液循环中,从而引起的临床综合征。其典型表现为肌痛、肌无力、茶色尿。
横纹肌的肌纤维在显微镜下呈现明暗相间的横纹,故称为横纹肌,包括附着在骨上的骨骼肌和构成心脏的心肌。
横纹肌溶解综合征为散发病例,15%~50%以上患者可发生急性肾损伤,严重者可危及生命,应积极就医。

横纹肌溶解综合征病因多样,常见有外伤、剧烈运动、药物毒物、感染、电解质紊乱、遗传代谢性疾病等。
1、外伤/挤压伤
任何造成肌肉外伤或暴力损伤的原因都可以引起横纹肌溶解,如地震、爆炸、建筑物倒塌等自然灾害中的伤员。
2、肌肉过度劳累
剧烈运动、癫痫持续状态或者持续的高温状态,都可以导致正常的肌肉细胞代谢过度,进而引起坏死。
3、药物毒物
多种毒物、药物均可引起横纹肌溶解,较为常见的有他汀类降脂药、减肥药、酒精、蘑菇毒素、蛇毒。
进食小龙虾后有不少病例出现横纹肌溶解,但目前仍未明确与什么相关。
4、感染
病毒感染,如流感病毒、巨细胞病毒、科萨奇病毒等,以及严重的细菌感染均可引起横纹肌溶解。
5、内分泌疾病
包括糖尿病和甲状腺疾病,如糖尿病酮症酸中毒、甲状腺功能低退等可能会导致横纹肌溶解。
6、代谢性肌病
肌肉异常的遗传代谢性肌病患者可能会出现横纹肌溶解。
7、炎性肌病
炎性肌病、皮肌炎和多发性肌炎患者可发生横纹肌溶解。
8、电解质紊乱
多种电解质紊乱可能与横纹肌溶解有关,尤其是低钾血症、低磷血症等。

患者主要表现为肌肉疼痛、肌无力、尿色加深。轻者可能仅有血清中的肌酶升高,重时可能引起急性肾损伤、严重的电解质紊乱,甚至危及生命。
1、典型症状:肌痛、肌无力、茶色尿(横纹肌溶解三联征)。
2、肌痛部位:多为靠近躯干部位的肌肉,如大腿、肩关节周围、下腰部等,有压痛、局部张力增高等。但临床上有超过半数患者肌痛症状并不突出。
3、尿色特点:尿液呈茶色,它的颜色深浅与坏死肌肉范围的大小、肾脏的滤过功能情况有关。
4、急性肾损伤表现:严重患者可能出现急性肾损伤,临床症状上可表现为少尿、无尿、水肿,肾区叩击痛,如果诊治不及时可能会导致肾功能最终无法恢复。
5、伴随症状:重症患者可伴有多种症状,如疲乏、发热、心跳过速、恶心、呕吐甚至腹痛。如果病因是中毒、水电解质紊乱等,可能还会伴随精神行为及情绪的异常。
相关检查(一)实验室检查
1、肌酶水平测定
肌酸激酶水平测定是横纹肌溶解综合征最重要的检查。大部分患者的肌酸激酶水平会明显升高,但目前尚无一个明确的临界值,通常采用大于正常值上限的5倍作为标准。此外,当肌酸激酶>5000U/L时,急性肾损伤的发生率将明显增加。
其他肌酶(如乳酸脱氢酶)、肌红蛋白水平通常也会伴随着肌酸激酶的升高一起升高,但不是诊断所必需的检查项目。
2、尿常规及沉渣镜检
明确尿液中的有形成分,即是否有肌红蛋白、红细胞及其他成分。
3、全血细胞计数
包括细胞分类和血小板计数。
4、肾功能
检查肌酐、尿素氮水平。由于严重的横纹肌溶解综合征会引起肾损伤,因此,当肌酐和尿素氮明显升高,或进行性升高时,需要密切监测,同时尽快开始治疗。
5、电解质水平
主要需检查钙、钾、磷、钠等电解质的水平。
6、凝血功能
主要用于检测患者是否并发了弥散性血管内凝血,如出现凝血时间明显延长时,即可能出现了该并发症。
(二)影像学检查
肌肉磁共振成像(MRI)检查可以评估肌肉坏死的严重程度,但该检查主要用于排查、鉴别其他肌肉病变。
(三)病理检查
对于特殊病因(遗传代谢性肌病)引起的横纹肌溶解综合征,或者需要与炎性肌病进行鉴别的时候,必要时需要完善肌肉活检以明确诊断。

对于有明确病因,根据以上临床表和相关检查特点不难诊断。
1、有典型病史(包括可疑病因、肌肉表现及尿色改变);
2、尿常规有“血”(呈茶色或洗肉水色),但镜检无红细胞或少量红细胞;
3、血清肌酶高于正常值5倍,通常肌酸激酶(CK)>10000U/L,乳酸脱氢酶等也升高,但无明显心脏疾病或同功酶也升高提示为骨骼肌来源。血肌红蛋白超标。
4、尿肌红蛋白浓度≥250ug/ml(对应于约100g肌肉损伤),则尿液颜色明显改变。部分病例血或尿中的肌红蛋白增多并不能被及时检测到,因为横纹肌溶解后肌红蛋白释放早,肾功能正常时清除快,即亚临床型横纹肌溶解。
鉴别诊断1、心肌梗死
同样会引起肌酸激酶升高,需要进行鉴别。但是心肌梗死没有肌痛和尿色改变,而且心肌梗死会出现缺血性胸痛、心电图异常和其他酶的升高。
2、炎性肌病
可以有肌痛、肌酶升高,但炎性肌病多是慢性的过程,实验室异常比横纹肌溶解患者稳定,并有其相应的全身性特征。
3、其他肾脏疾病
(1)血尿:横纹肌溶解引起的尿色加深需要与血尿鉴别,血尿通常与肾脏和泌尿道疾病相关,通过检测尿常规和尿沉渣可以初步鉴别。
(2)肾绞痛:下腰部的肌肉疼痛容易跟肾绞痛相混淆,但肾结石等引起的肾绞痛通常不会有肌酸激酶升高,也不会有肌红蛋白尿。
治疗治疗主要目的是保护肾功能。以去除诱因、防治并发症为主。除了并发骨筋膜室综合征的患者需要手术减压外,其他患者均以内科治疗为主。
(一)一般治疗
1、稳定患者生命体征,注意出入量的监测;
2、去除诱因、避免加重的危险因素是该病治疗的基础。如避免剧烈运动、停止使用相关药物(他汀类降脂药)等。
3、预防急性肾小管坏死。
(1)容量复苏。液体疗法和积极纠正电解质紊乱是该病早期阶段最重要的治疗。若治疗及时,可以预防肾损伤的发生。
(2)碱化尿液。碱性药物,如碳酸氢钠,可用于治疗横纹肌溶解综合征。
(3)应用抗氧化剂保护肾小管细胞。
(4)血液净化治疗:如已形成少尿、无尿或严重肾损伤的患者,应考虑进行血液净化治疗,如血液透析、血液滤过等,以控制容量超负荷、高钾血症、重度酸中毒等情况,维持患者生命,等待肾功能恢复。
(二)手术治疗
骨筋膜室综合征是该病的并发症之一,尽早识别骨筋膜室综合征,并进行充分的评估,必要时行手术切开,进行充分的减压,可挽救更多的肌肉、血管、神经组织。

1、急性肾损伤
横纹肌溶解综合征最为严重的急性并发症,约有1/3的患者在疾病早期会出现该并发症,而一旦出现急性肾损伤需要尽早干预。
2、骨筋膜室综合征
肌肉坏死、水肿,大量的液体在局部聚集,最终使肌肉筋膜内的压力逐渐增大,极大的压力可进一步加重肌肉的压迫、坏死,甚至压迫动脉影响供血,形成恶性循环。
3、弥散性血管内凝血
大量肌肉细胞内的物质释放到血液循环中,其中不乏促进血栓形成的小分子,最终血管内形成大量的微小血栓,导致凝血因子不断消耗,最终致病。
4、低血容量
大量的液体蓄积在肌肉组织中,甚至可以引起血压低甚至是休克。
5、严重的电解质紊乱
包括高钾血症、高磷血症、低钙血症,晚期还可以出现高钙血症。
复发对于有基础疾病的患者,如遗传代谢性肌病、内分泌疾病等疾病的患者,在较低水平的运动和应激后可能出现病情反复。
因使用药物、接触毒物或其他致病因素所致的横纹肌溶解综合征,经有效治疗后,如患者再次接触药物、毒物等致病因素,也可能复发。
预后情况预后情况主要决定于疾病的病因和并发症的严重程度。该疾病多为急性过程,早期积极治疗,多数横纹肌溶解综合征的患者预后较好,包括受损的肾功能也可以得到恢复。

(一)预防措施
1、日常不过量饮酒;野外作业,应注意防蛇,不采食野蘑菇等;
2、尽量避免长时间进行高强度、重复动作的运动;
3、遭遇外伤特别是挤压伤时,应尽快就医,以防止本病引起的急性肾损伤;
4、使用可能引起横纹肌溶解症的药物(如他汀类降脂药、减肥药等)期间,应遵医嘱定期监测;
5、日常健身动动时应注意:
(1)运动前应提升热身运动,防止突然进行强烈的、高韧性的健身运动。
(2)运动时要防止反复姿势。要科学规范分配体育运动,尽量减少简易反复健身运动,如防止反复的蛙跳、反复的俯卧撑或平板支撑等健身运动。
(3)运动时确保水份摄取、降低过多的无氧运动。
(4)运动时避免使用非甾体抗炎药物类药,酒后、喝咖啡后均避免进行运动。
(二)日常管理
横纹肌溶血症出现肾脏并发症的患者需要长期治疗;未出现脏器并发症的患者日常管理重点在于规避诱因、避免复发。
1、在回归家庭后,建议家属适当分担患者的体力劳动,以减少患者肌肉的负荷。
2、如因使用药物、接触毒物或其他因素而出现横纹肌溶解综合征,患者出院后仍需注意规避这些诱因,谨防疾病复发。
3、在痊愈后可逐渐恢复日常的有氧运动和力量训练,但一定要量力而行,尤其是长时间的剧烈活动应当避免。
4、避免酗酒,应注意鉴别和拒绝非可食用的菌类。
5、日常生活中,如果再次出现肌肉疼痛或尿色加深的情况时,应及时就诊。
6、特殊注意事项:
由于部分药品可诱发横纹肌溶解综合征,因此,如因其他疾病就诊时,应告知医生曾经有横纹肌溶解综合征的病史,以避免服用有风险的药物,或在服用药物期间,密切监测相关指标。
就医指南剧烈运动、食用野蘑菇等菌类、大量饮酒或服用药物(如他汀类降血脂药)后,出现严重的肌肉疼痛、乏力、伴尿色加深时,应尽快就诊。就诊科室:急诊科、肾脏内科。

总结:横纹肌溶解综是一种因肌肉组织严重受损导致的综合征,主要表现为肌痛、乏力、尿色加深等症,及时治疗预后良好,重者可出现急性肾损伤、心律失常,甚至死亡。高强度重复动作的运动、食物中毒和某些药物(如他汀类降血脂药)是本病的诱因。
特别说明:本文主要内容整理自《内科学》、《横纹肌溶解综合征的诊治进展》等,仅作医学科普学习,不做临床医疗使用,如果患有相关病症,请尽快到医院诊治。
如果您觉得文章内容不错,敬请点赞、收藏和评论,欢迎关注飞狐医生,感谢您的支持!